Sono killer silenziosi e sono responsabili di patologie ad alto impatto sulla qualità della vita causando effetti spesso irreversibili per la salute del corpo e della mente.
I sicari si chiamano ipertensione, diabete, ipercolesterolemia, sovrappeso, sindrome metabolica e tabagismo.
Con le loro armi sono acceleratori nell’insorgenza di malattie cardiovascolari e neurologiche come infarti, ischemie e ictus.
Non solo dannosi ma spesso anche mortali, i sei assassini non hanno pietà quando trovano terreno fertile: uno stile di vita improntato alla sedentarietà e scandito da un’alimentazione sregolata, così come la scarsa propensione a pianificare check up periodici, non possono che agevolare la loro missione.
Per combattere il nemico non resta che conoscerlo, comprendendone le cause, identificandone i sintomi, ma soprattutto mettendo in pista delle azioni preventive salvifiche. Ecco come puoi difenderti!

1. Ipertensione
Si scrive ipertensione ma si legge pressione alta la problematica con cui fanno i conti circa 15 milioni di Italiani e che è concausa di 240 mila decessi all’anno in media.
Un esercito di inconsapevoli – solo il 50% sa di soffrirne – complice la sua silenziosità.
Asintomatica se non in casi particolarmente gravi, vive di “numeri”: 130/140 il suo valore massimo e 85/90 il minimo, da misurarsi una volta ogni 6 mesi applicando un semplice protocollo.
Seduti da almeno 5 minuti con le spalle e i piedi appoggiati per terra, si procede alla valutazione, che va ripetuta almeno 2 volte, a distanza di 2 minuti l’una dall’altra e, se la differenza è maggiore di 5, rifatta dopo altri 5 minuti.
Cause: solo in un paziente su 20 (circa il 5%) è possibile individuarne un’origine specifica, mentre nella grande maggioranza dei casi gli accertamenti diagnostici non evidenziano alcuna malattia che ne sia responsabile.
Ci sono però forme di “ipertensione secondaria”, legate a patologie del rene e conseguenti a nefriti, pielonefriti o frequenti infezioni delle vie urinarie.
Anche problematiche dell’apparato endocrino, come le affezioni delle ghiandole surrenali che possono dar luogo alla sindrome di Cushing, all’iperaldosteronismo o al feocromocitoma, contribuiscono all’innalzamento della pressione.
Valori alti possono inoltre dipendere da restringimenti localizzati delle arterie (coartazione aortica, stenosi dell’arteria renale).
Rischi: aumento considerevole delle malattie cardiovascolari.
Diagnosi: valori pressori alti non sempre si accompagnano alla comparsa di sintomi che, se presenti, non sono specifici (mal di testa specie al mattino, stordimento e vertigini, ronzii nelle orecchie, alterazioni della vista, perdite di sangue dal naso).
Cura: per ridurne i valori bisogna procedere gradualmente così da prevenire l’iniziale fiacchezza indotta dalla loro diminuzione ed evitare l’eventuale compromissione della perfusione degli organi (cervello, cuore, reni, eccetera).
L’abbassamento può essere ottenuto con provvedimenti igienico- dietetici (aumento dell’attività fisica, adeguata dieta ipocalorica se in sovrappeso e limitazione del consumo di sale) e farmacologici (diuretici, bloccanti del sistema renina – angiotensina, calcioantagonisti, betabloccanti, alfa bloccanti, antiadrenergici centrali).
Prevenzione: contenere il consumo di alcol, evitare il fumo, limitare al massimo le condizioni di stress, ridurre l’apporto di sale, di alimenti che ne sono ricchi (insaccati) e di grassi animali, non abusare di liquirizia, seguire una dieta ricca di magnesio e potassio (cereali, frutta, verdura, agrumi), esercitare regolarmente un’attività fisica.

2. Diabete
In Italia sono circa tre milioni le persone affette da diabete, si stima che un altro milione l’abbia senza saperlo e che quattro milioni rischiano di svilupparlo. Il 70% ha più di 65 anni e il 40% più di 75.
Questa malattia, caratterizzata da un aumento nel sangue dei livelli di glucosio per un deficit della quantità e dell’efficacia dell’insulina può presentarsi in diverse varietà: “tipo 1”(insulino-dipendente), “tipo 2” (non insulino-dipendente), “gestazionale”, “monogenico”, “secondario ad altra patologia o farmaci”.
Cause: il “tipo 1”, che compare soprattutto in bambini e giovani, è di origine autoimmune ed è la conseguenza della distruzione delle cellule del pancreas che producono insulina per opera del sistema immunitario in risposta a virus o tossici presenti nell’ambiente.
Il “tipo 2” si sviluppa di solito dopo i 40 anni e dipende da alterazioni genetiche e fattori ambientali responsabili di un deficit di insulina e di una sua minore efficacia (un ruolo importante lo ha l’eccesso di peso).
Il “gestazionale” compare in gravidanza e di solito scompare dopo il parto, mentre il “monogenico” si trasmette da una generazione all’altra.
Il “secondario” e quello “da farmaci” dipendono da cure farmacologiche (terapia prolungata con cortisone) o da malattie (pancreatiti croniche, cirrosi epatica, insufficienza renale cronica).
Rischi: in media una persona con diabete ogni 7 minuti ha un attacco cardiaco, ogni 30 ha un ictus, ogni 90 minuti subisce un’amputazione, ogni 3 ore entra in dialisi.

Diagnosi: prevalentemente asintomatico (campanelli d’allarme sono sete intensa, necessità di urinare spesso con abbondanza, stanchezza, perdita di peso) viene diagnosticato casualmente facendo esami del sangue.
La conferma della malattia la danno i valori dell’emoglobina glicata uguali o superiori al 65% e la glicemia a digiuno uguale o superiore a 126 mg/dl.
Cura: comporta l’insegnamento di tutte le conoscenze indispensabili per la gestione della malattia: dieta, attività fisica e farmaci.
Il programma prevede anche visite mediche, uno screening e una valutazione delle eventuali complicanze della malattia con l’esecuzione di specifici esami.
Prevenzione: un ruolo chiave lo rivestono l’alimentazione e l’attività fisica. La dieta deve tenere sotto controllo il livello glicemico, che dipende anche dai carboidrati ingeriti, l’introito di grassi e il peso corporeo.
Il movimento è importante per evitare il sovrappeso, far consumare glucosio nei muscoli riducendo così la glicemia, aumentare la sensibilità insulinica e il colesterolo “buono” e ridurre la pressione arteriosa.

3. Tabagismo

In Italia i fumatori sono circa 10-11 milioni (poco più di 6 milioni gli uomini contro i 4milioni di donne) e le morti annuali sono tra 70.000 e 83.000: il 25% dei decessi avviene tra i 35 e i 65 anni. Gli uomini che fumano di più hanno tra i 25 e i 34 anni.
Cause: il fumo è una dipendenza, fisica e psicologica. La prima è indotta dalla nicotina (sostanza psicoattiva capace di generare un’assuefazione pari a quella di eroina, cocaina e altri oppiacei) che raggiunge rapidamente il cervello e permette la liberazione di dopamina e adrenalina, neurotrasmettitori associati a piacere, euforia e benessere.
La dipendenza psicologica si instaura quando il fumatore trova nella sigaretta un valido aiuto per affrontare lo stress.
Uno studio del 2010 svolto dal Tabacco and Genetics (Tag) Consortium rivelerebbe anche una componente genetica, individuando sul cromosoma 11 la variante genetica associata alla decisione di iniziare a fumare e sul cromosoma 9 quella di smettere.
Rischi: patologie come bronchite acuta e cronica, enfisema polmonare, episodi asmatici ed infezioni respiratorie ricorrenti.
Si stima che in Italia il fumo sia responsabile del 91% di tutte le morti per cancro al polmone e la causa principale di malattie coronariche.
Ulteriori pericoli sono ictus, diverse tipologie di tumori (vescica, fegato, laringe, esofago e pancreas), difficoltà nella qualità del sonno e danni alla sessualità (disfunzione erettile e amplificazione dell’impotenza).

Diagnosi: la dipendenza da tabacco è riconosciuta se vengono soddisfatti almeno tre dei seguenti criteri comparsi almeno per un mese: desiderio forte o compulsivo di consumarlo; ridotta capacità di controllarne l’uso; astinenza fisica alla riduzione della quantità o alla cessazione del consumo; sviluppo di tolleranza; molto tempo dedicato per cercarlo; uso incessante nonostante le di conseguenze dannose.
L’astinenza da nicotina viene stabilita se sono presenti due di questi sintomi: forte desiderio, sensazione di malessere/debolezza, ansietà, angosciosa, tristezza, irritabilità, insonnia, aumento dell’appetito, tosse, ulcerazioni della mucosa orale e difficoltà di concentrazione.
Cura: per smettere i principali “strumenti” sono la forza di volontà, i centri antifumo (in Italia ce ne sono circa 400 che sviluppano programmi individuali o di gruppo e che prescrivono prodotti sostitutivi della nicotina o per la disassuefazione), cerotti, gomme da masticare o inalatori e farmaci (bupropione e vareniclina).
Prevenzione: a livello di prevenzione bisogna sostenere e far capire ai giovani che non solo il fumo è nocivo per la salute, ma che crea anche una dipendenza dalla quale è poi difficile liberarsi.
E lo stesso discorso vale per le sigarette elettroniche: gli studi effettuati finora non escludono possibili danni legati a questo nuovo modo di fumare che permette di evitare il catrame e gli altri prodotti tossici della combustione del tabacco. A permanere sono dubbi sulla sicurezza delle sostanze contenute nei composti da “svapare”.

4. Ipercolesterolemia
Molto più aggressiva degli incidenti stradali o dei disastri aerei, l’ipercolesterolemia (colesterolo alto) riguarda il 40% della popolazione americana ed europea e concorre all’insorgenza di patologie rischiose per la vita.
Molecola presente naturalmente nel sangue umano, il colesterolo, pur avendo il merito di contribuire al corretto funzionamento dell’organismo, partecipando ad esempio alla sintesi di alcuni ormoni e della vitamina D, può però diventarne nemico.
Se nella versione “buona” (HDL) protegge dall’arteriosclerosi, in quella “cattiva” (LDL) tende infatti ad ostruire le arterie impedendo il corretto flusso sanguigno con conseguente aumento della pressione e dello sforzo del muscolo cardiaco.
Cause: diverse le condizioni che sono associate ai suoi valori alti come il sovrappeso/obesità, l’alimentazione non sana, il fumo (a lungo termine danneggia i vasi sanguigni e accelera l’indurimento delle arterie e la mancanza di attività fisica.
Se alcune malattie metaboliche come il diabete vi sono spesso associate, in alcuni individui esiste invece una predisposizione genetica (ipercolesterolemia ereditaria o familiare).
Rischi: danni alle arterie ed impedimento di un sufficiente flusso di sangue al cuore contribuiscono, nel tempo, allo sviluppo di malattie come l’arteriosclerosi o l’infarto.
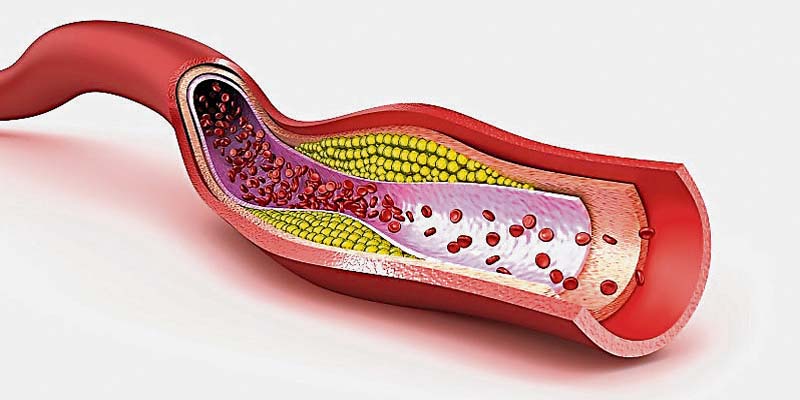
Diagnosi: si accerta solo con un esame del sangue che rende possibile dosare i livelli di colesterolo totale, LDL e HDL.
I valori sono espressi in milligrammi per decilitro (mg/ dl) e sono associati a gradi differenti di rischio cardiovascolare: auspicabili sono livelli bassi di colesterolo totale (minori di 200 mg/dl) e di colesterolo LDL (minore di 130 mg/dl) e tassi alti di colesterolo HDL (maggiore di 60 mg/dl).
Si considera rischioso un colesterolo totale maggiore di 240 mg/dl.
Cura: la prevenzione è determinante per tenere sotto controllo i livelli di colesterolo ma, quando si rende necessario un intervento ulteriore, la terapia è di tipo farmacologico.
Diverse le opzioni possibili come la somministrazione di statine, che bloccano la produzione di colesterolo LDL e incrementano la capacità del fegato di eliminare quello già in circolo nel sangue, di sequestranti della bile (agiscono legandosi ai sali biliari contenenti una discreta quota di colesterolo da eliminare e ne impediscono il riassorbimento intestinale) e di acido nicotinico (abbassa i livelli di colesterolo totale e di LDL a favore della quota HDL).
Prevenzione: stile di vita attivo e alimentazione controllata sono fondamentali per arginare il colesterolo cattivo.
Via libera ad attività fisica regolare (almeno 30 minuti di camminata al giorno) e a una dieta che eviti tutti i cibi grassi, elaborati o fritti e limiti le carni rosse, i crostacei, le uova e tutti quegli alimenti che contengono grassi vegetali idrogenati.
Da preferire il consumo di grassi insaturi (olio extra vergine di oliva), di cinque porzioni di frutta e verdura al giorno e di pesce, meglio se “azzurro”.
Cereali, pasta e pane vanno infine scelti in versione “integrale” perché più ricchi di fibre, mentre i formaggi, freschi e magri possono rientrare nel regime alimentare ma in quantità moderate.

5. Sovrappeso e sindrome metabolica
Sovrappeso
Niente a che vedere con un paio di chiletti di troppo, il sovrappeso è il risultato di un accumulo di lipidi nelle cellule adipose in specifiche zone del corpo che ha ricadute sulla salute.
In Italia oltre il 35% della popolazione adulta è in sovrappeso e circa il 10% è invece obeso.
- Cause: dalla componente genetica sino alla scarsa attività fisica e a un’alimentazione troppo ricca di grassi, zucchero e carne. Ma anche lo stress, la carenza di sonno, l’assunzione a lungo termine di farmaci come antidepressivi, cortisonici e antistaminici e problemi alla tiroide (ipotiroidismo).
- Rischi: diabete, malattie cardiovascolari, alcuni tipi di tumore e apnee notturne sono le principali complicanze.
Secondo i dati del Ministero della salute, infatti, il 44% dei casi di diabete di “tipo 2”, il 23% di cardiopatie ischemiche e il 40% di alcune neoplasie sono attribuibili a sovrappeso e obesità.
- Diagnosi: a identificarlo è la valutazione dell’indice di massa corporea (IMC) che indica il rapporto fra il peso in chilogrammi e l’altezza in metri al quadrato e permette di comprendere se un individuo ha un peso normale (IMC da 20 a 25), in eccesso (IMC da 25 a 30) o obeso (IMC superiore a 30).
- Cura: a seconda del suo grado, la terapia si basa sulla revisione dell’alimentazione, sull’eventuale utilizzo di farmaci e, talvolta soprattutto nell’obesità, sull’intervento chirurgico.
La definizione di un nuovo regime dietetico teso alla limitazione del consumo di grassi e zuccheri a favore di proteine, fibre, cereali integrali e legumi è lo step iniziale.
- Prevenzione: mangiare di meno e in modo più equilibrato ed attività fisica rimangono i due must. Il movimento, in particolare, ha un importante valore aggiunto non solo nell’attivazione del metabolismo, ma anche nella tonificazione dei muscoli: camminare 30/40 minuti al giorno può essere sufficiente purché lo si faccia con regolarità.

Sindrome metabolica
Le misure della circonferenza addominale oltre le quali non andare per arginare la probabilità di insorgenza della sindrome metabolica sono 102 centimetri per gli uomini e 88 per le donne.
Si tratta di un problema caratterizzato dalla coesistenza di più condizioni di rischio che aumentano il pericolo di andare incontro a malattie cardiovascolari e diabete.
Oggi la “sindrome” riguarda circa 15 milioni di italiani adulti, ma sono sempre più numerosi anche bambini e adolescenti che vi incappano.
Tenere sotto controllo il girovita diventa dunque prioritario: per calcolarlo è sufficiente misurarne la lunghezza partendo dalla parte più prominente della pancia (zona dell’ombelico) respirando normalmente.
- Cause: da ricercare in una combinazione tra scorrette abitudini alimentari, sedentarietà e predisposizione genetica (famigliarità).
- Rischi: la probabilità di malattie cardiovascolari come infarti e ictus aumenta del 50%, così come la possibilità di sviluppare patologie renali, oculari ed epatiche è da 2 a 4 volte superiore rispetto alla norma.
Ulteriore pericolo connesso alla sindrome è la predisposizione alla formazione di diversi tumori (mammella, pancreas, prostata, fegato ovaio).
- Diagnosi: si basa sulla coesistenza di almeno 3 dei seguenti fattori: circonferenza della vita superiore a 103 centimetri; pressione minima superiore a 85 mmHg e massima più alta di 130; glicemia a digiuno superiore a 100 mg/dl o essere sottoposto a terapia ipoglicemizzante; trigliceridi oltre 150 mg/dl o con cura ipolipemizzante in atto; colesterolo HDL inferiore a 40 mg/dl.
- Cura & prevenzione: la migliore terapia consiste nell’applicare uno stile di vita attivo e una dieta equilibrata secondo la tradizione della dieta mediterranea; consumare spesso alimenti di origine vegetale (legumi, verdure e frutta); moderare l’assunzione di cibi grassi; usare poco sale; preferire olio extra-vergine di oliva per condire le pietanze; bere almeno un litro e mezzo di acqua al giorno e limitare il consumo di bevande gassate, zuccherate e alcoliche; distribuire le calorie giornaliere in cinque pasti (colazione, spuntino, pranzo, merenda e cena); masticare a lungo e mangiare con tranquillità; svolgere ogni giorno attività fisica (30 minuti di camminata ogni giorno consentono di mantenere una forma fisica ottimale mentre con 60 minuti si riescono a perdere anche i chili di troppo); non fumare.







