
In Italia le persone a cui è stata diagnosticata la celiachia (l’intolleranza al glutine) sono ormai quasi 200mila.
Ogni anno se ne aggiungono più o meno altre 11mila e in dieci anni il loro numero si è triplicato.
Una cifra enorme, che ne nasconde una ancora più impressionante: in realtà, sarebbero oltre 600mila i soggetti a soffrirne, il triplo di quelli che già sono consapevoli di avere questa malattia.
Come sia possibile che una patologia della quale si parla così tanto sia ancora così poco riconosciuta e diagnosticata è uno dei misteri della celiachia. Ma non è il solo.
Una spiegazione viene dal fatto che i suoi sintomi sono molto vari e non sempre così facili da attribuire all’intolleranza al glutine.
Un bambino celiaco si nota: ha diarrea frequente, non cresce come dovrebbe ed è anemico. Non è un caso che molto a lungo la celiachia sia stata considerata una malattia esclusivamente pediatrica o quasi.
Per gli adulti le cose sono diverse. C’è chi accusa forti disturbi, non solo intestinali, e chi invece nemmeno se ne accorge. Ci sono persone che a un certo punto scoprono di essere malate senza avere mai avuto sintomi.
La spiegazione dipende dal fatto che la celiachia colpisce l’intestino tenue e in particolare il primo tratto, il duodeno. Se la parte colpita è molto piccola e il resto funziona non ci si rende conto di essere malati.
Il risultato è che chi scopre di averla si chiede addirittura se abbia senso rinunciare al glutine. Spesso si arriva a diagnosticare la celiachia negli adulti perché sono anemici o hanno una osteoporosi precoce.
A volte il celiaco scopre di esserlo quando compaiono altre malattie autoimmuni, come la psoriasi o i disturbi della tiroide o, ancora, quando, soffrendo di una stanchezza cronica inspiegabile arriva quasi per caso a fare gli esami per l’intolleranza al glutine.
Insomma, le strade che portano alla diagnosi sono davvero tante.

1. Che cos’è e quanto è diffusa

L’intolleranza al glutine è una malattia autoimmune, ossia una di quelle in cui il nostro sistema immunitario reagisce in modo esagerato a quella che gli sembra una minaccia, in questo caso il glutine, e invece non lo è, provocando danni.
Per una diagnosi di celiachia, infatti, bisogna trovare gli anticorpi specifici nel sangue e poi, negli adulti, effettuare una biopsia dell’intestino, per verificare che effettivamente le pareti siano danneggiate.
In Italia gli studi su campioni di popolazione hanno stabilito che colpisce circa l’uno per cento delle persone. Fatti i conti, significa oltre 600mila italiani. Più di due malati su tre sono donne, e questa prevalenza femminile è un altro enigma, benché molte malattie autoimmuni mostrino statistiche simili.
Non si sa esattamente come stiano le cose nel resto del mondo. Nei Paesi del Nord Europa i celiaci supererebbero il 2 per cento. Negli Stati Uniti per molto tempo questa patologia è stata sottovalutata mentre adesso le percentuali di persone colpite sembrano avvicinarsi a quelle dell’Europa.
La popolazione Sahrawi, che vive al confine tra Marocco e Mauritania, detiene una sorta di record mondiale, con oltre il 4 per cento di celiaci.
Uno screening generalizzato della popolazione sembrerebbe il modo più semplice per scoprire tutti i celiaci, ma l’idea, almeno per ora, è stata abbandonata. Bisogna fare i conti con i costi e non solo, perché la celiachia può apparire a qualunque età e quindi un esame a tappeto in effetti non serve a nulla.
Chi non è malato oggi potrebbe esserlo domani. In realtà, la genetica è in grado di dire chi corre il rischio di sviluppare la patologia. Tutte le persone celiache, infatti, presentano almeno una di due varianti in particolari regioni del DNA chiamate DQ2 e DQ8.
Il problema è che queste sono comuni a oltre il 30 per cento della popolazione e tra coloro che sono portatori di DQ2 e DQ8 solo il 3 per cento sviluppa la malattia. Così anche uno screening genetico darebbe poche informazioni utili.
Gli scienziati hanno anche scoperto che DQ2 e DQ8 non solo sono condivisi da molte persone, ma sono addirittura più frequenti nelle regioni del mondo in cui si consuma più grano. Un vero paradosso evolutivo.
Dovrebbe succedere esattamente il contrario: dove si consuma tanto grano queste mutazioni genetiche sfavorevoli dovrebbero essere più rare. Il genotipo celiaco avrebbe dovuto esercitare un impatto negativo sulla capacità riproduttiva umana e la sopravvivenza.
Se le mutazioni sono rimaste, qualche motivo deve esserci. In effetti gli scienziati pensano che esse potrebbero avere anche effetti positivi di protezione da altre patologie, come la carie dentale, a cui il consumo di cereali espone di più.

2. Alla ricerca delle cause

Tornando alla diagnosi, che cosa può fare una persona che si scopre malata? Sicuramente smettere di mangiare glutine.
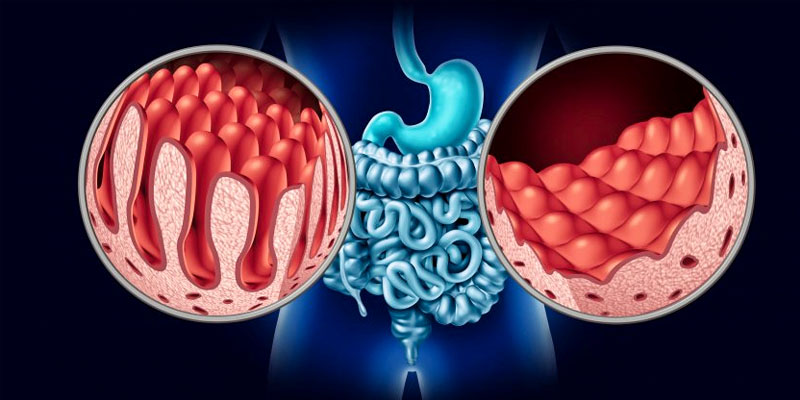
Eliminandolo dalla dieta, i valori degli anticorpi nel sangue si normalizzano e anche i villi intestinali poco alla volta migliorano, se non sono troppo danneggiati.
Il timore più grande è l’insorgere di un tumore, ma non è così chiaro se il rischio di cancro del colon e di linfomi aumenti davvero, e di quanto, nei celiaci.
Il fatto è che spesso la celiachia viene scoperta contemporaneamente alla diagnosi di tumore, e a quel punto è difficile stabilire quale sia la causa e quale l’effetto, se sia venuto prima il cancro o la celiachia.
In altre parole, potrebbe essere stato il tumore a far diventare celiaca una persona fino ad allora solo predisposta geneticamente.
E questo dubbio porta direttamente al cuore di quello che è forse il maggiore, e più importante, mistero di questa patologia: che cosa la scatena? DQ2 e DQ8 da soli non bastano. Sono necessari ma non sufficienti.
Chi non ha queste varianti genetiche è praticamente al sicuro, chi le ha è a rischio, ma quanto lo è? Solo il 3 per cento, come abbiamo detto, in media sviluppa la celiachia, e non si riesce a capire chi.
Un primo passo avanti è stato fatto verificando che cosa succede a coloro che hanno queste varianti in entrambe le coppie di cromosomi. Nel nostro patrimonio genetico, come si sa, ogni cromosoma è doppio, uno ereditato dal padre e uno dalla madre.
Ebbene, se DQ2 e DQ8 sono su entrambe le coppie del cromosoma 6, il rischio di sviluppare la malattia si moltiplica per cinque. E non basta. Il rischio dipende anche da quanto i geni sono attivi, da quanto lavorano.
Il passo successivo, adesso, è cercare di comprendere che cosa regoli l’attività dei geni, ma è tutt’altro che facile. Nel frattempo si è fatta strada anche l’idea che queste variazioni non agiscano da sole.
Sono state individuate altre 57 varianti genetiche presenti in buona parte dei celiaci, anche se non in tutti. Il problema è che tutte insieme queste variazioni del DNA sono in grado di spiegare appena il 3-4 per cento della predisposizione alla malattia. Ancora troppo poco.

3. Infezioni sul banco degli imputati
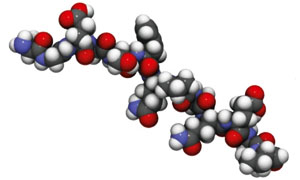
C’è un altro punto fondamentale da chiarire. Quando mangiamo grano, orzo, farro o farine di questi cereali, nel nostro stomaco finiscono molte sostanze.
Una è il glutine, che è composto da varie proteine. La proteina responsabile della celiachia è la gliadina (nella foto accanto), o meglio una sua parte, un peptide, che a sua volta è una catena di un certo numero di molecole più semplici chiamate amminoacidi, che sono legati tra loro.
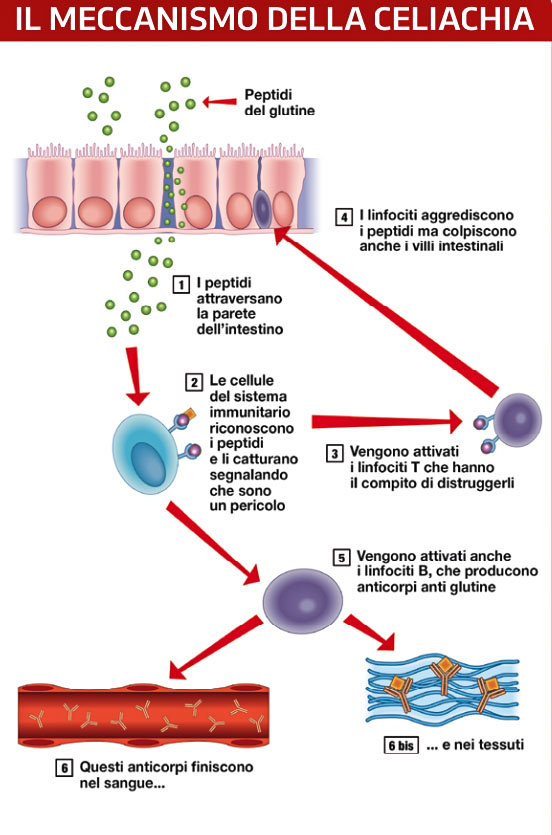
Normalmente la gliadina viene scomposta, digerita e in parte espulsa dal nostro organismo. In chi si ammala di celiachia, però, la gliadina o alcuni suoi peptidi riescono a superare la barriera delle cellule che costituiscono la parete dell’intestino.
Probabilmente passano tra una cellula e l’altra e finiscono dove di solito arrivano solo le molecole d’acqua. Lì incontrano cellule del sistema immunitario che prendono questo peptide, lo scambiano per un pericolo e lo trasformano in un segnale che attiva la reazione dei linfociti.
I linfociti sono globuli bianchi molto aggressivi che reagendo cominciano a danneggiare le pareti dell’intestino. È questo ciò che si nasconde dietro una reazione autoimmune: i sistemi di difesa dell’organismo, stimolati da un falso allarme, aggrediscono il corpo stesso.
Il fatto che i peptidi mettano in azione i linfociti dipende dalla predisposizione genetica: succede solo a chi ha le varianti DQ2 e DQ8. Ma da che cosa dipende invece il fatto che tra le cellule dell’epitelio intestinale si crei quel piccolo spazio capace di far passare i peptidi?
Fino a qualche anno fa si pensava che nei bambini l’apparire della celiachia potesse dipendere dallo svezzamento, dal fatto di introdurre nella dieta il glutine troppo presto o troppo tardi.
Un’ipotesi semplice e di buon senso che però si è rivelata purtroppo falsa: che i più piccoli comincino a mangiare farine con glutine prima o dopo, quando ancora prendono il latte materno oppure no, non cambia le cose.
Oggi le principali indiziate sono le infezioni. Luigi Greco, dell’Istituto per le malattie correlate all’alimentazione presso l’Università Federico II di Napoli ha cominciato a occuparsi di bambini celiaci 47 anni fa e ancora partecipa a lavori di ricerca sulle cause della malattia.
Negli anni scorsi ha seguito insieme ad altri colleghi 373 piccoli nati in famiglie con almeno una persona celiaca e risultati portatori di DQ2 e DQ8. Arrivati a sei anni, poco meno del 15 per cento erano diventati celiaci, in linea con le statistiche sulla probabilità per i familiari di ammalarsi.
I bimbi che avevano sviluppato la malattia, però, erano anche quelli che più spesso erano stati vittime di infezioni delle vie respiratorie nei primi due anni di vita.
Uno studio condotto in Norvegia su più di 70mila bambini conferma l’ipotesi e stima nel 30 per cento l’aumento di probabilità di diventare celiaci per i bimbi che nei primi diciotto mesi abbiano avuto più di dieci infezioni respiratorie o gastrointestinali rispetto a quelli con meno di cinque episodi infettivi.
L’infezione da virus potrebbe rompere la tolleranza e scatenare la malattia. I meccanismi precisi di questo processo sono ancora da capire, ma la strada sembra promettente e potrebbe spiegare anche come mai, a un certo punto della loro vita, si ammalino gli adulti.
Diversi dottori confermano di aver visto spesso persone presentarsi perché dopo un’epidemia di influenza intestinale che aveva colpito loro come altre persone della famiglia erano gli unici a non aver più smesso di soffrire di diarrea. Per poi scoprirsi celiaci.
“Qualsiasi evento infiammatorio può favorire l’apertura del passaggio per i peptidi”, semplifica Donatella Barisani dell’Università di Milano Bicocca. Ma anche questa ipotesi difficilmente potrà spiegare tutto.
Per esempio, non sembra avere molto a che fare con il caso, abbastanza frequente, di donne che si ammalano dopo il parto e l’allattamento.
Decisamente, i misteri della celiachia restano ancora molti, al punto che, forse non siamo di fronte neppure a una malattia, ma a uno spettro di disturbi assai simili a cui diamo un solo nome.
4. La sensibiLità che fa discutere
Capita sempre più spesso: persone che accusano sintomi simili a quelli della celiachia come gonfiori o dolori addominali, senso di spossatezza, difficoltà a digerire, aerofagia, sensazione di mente annebbiata, ma fatti tutti gli accertamenti, non risultano malati di celiachia o di altre patologie.
Eppure, se smettono di mangiare cibi che contengono glutine si sentono subito meglio. La loro è stata definita “sensibilità al glutine non celiaca”, ma sulla sua stessa esistenza non tutti sono d’accordo, anzi la comunità dei medici e degli scienziati è molto divisa.
È una malattia che non esiste, un’invenzione commerciale”, sostengono senza mezzi termini diversi ricercatori, mettendo subito l’accento su una delle questioni più scottanti, ossia gli interessi economici in gioco.
Il mercato dei prodotti gluten-free nel mondo vale oltre 11 miliardi di dollari, con una crescita continua. Negli Stati Uniti quasi una persona su quattro rinuncia al glutine e anche in Italia la tendenza si sta diffondendo.
“Nel 2011 ho partecipato personalmente alla conferenza di Londra che ha stabilito che la sensibilità al glutine esiste”, ribatte Danilo Villalta, responsabile del servizio di immunologia e allergologia dell’ospedale di Pordenone.
“Prima anche io ero scettico, ma di fronte all’evidenza delle persone che stanno meglio, è difficile negare”, aggiunge. Ammette però che le percentuali di persone davvero sensibili al glutine potrebbero essere ben più basse del quattro o cinque per cento che qualcuno proclama e vicine all’uno o due per cento.
Il problema vero è che la sensibilità al glutine non ha nessun riscontro oggettivo, a parte la parola del paziente: nel sangue non ci sono valori alterati, né degli anticorpi né di altri marcatori, e la biopsia dell’intestino non rivela alcun danno.
Per una diagnosi, allora, non resta che eliminare il glutine per 4 o 6 settimane e osservare la reazione del paziente, magari provando poi a reintrodurlo. Ma se una persona è convinta che sia il glutine a causare i suoi problemi come si fa a escludere un effetto psicologico?
Negli ultimi anni sono stati tentati più volte studi cosiddetti “in doppio cieco”. Sono esperimenti in cui i soggetti non devono sapere che cosa davvero stanno mangiando.
Possono pensare di seguire una dieta senza glutine e invece questa sostanza è presente nei loro alimenti, o al contrario sono convinti di ingerirlo ma non lo fanno. I risultati delle ricerche sono stati però contraddittori e senza una forte evidenza statistica che provi che chi dice di essere sensibile al glutine lo sia davvero.
Ma ci vorranno molti più studi per capire. È possibile che alcune persone abbiano risposte anomale al glutine o ad altre sostanze presenti nel grano, magari attraverso i meccanismi dell’immunità innata.
Su una cosa, però, tutti sono d’accordo: l’idea del fai-da-te, la scelta di privarsi del grano è sbagliata, anche perché impedisce ai medici di poter capire davvero qualcosa.
5. Tutta la vita senza glutine?

Oggi i medici ritengono che se una persona celiaca smette di mangiare glutine ha le stesse speranze di sopravvivenza del resto della popolazione e questa è decisamente una buona notizia. Ma non c’è nessun’altra possibilità?
La dieta senza glutine risolve tutti i problemi, è naturale, ragionevolmente economica, se è varia ed equilibrata non ha effetti collaterali e dunque non è così necessario trovare una terapia alternativa. Però gli studi per trovare altri modi di combattere la celiachia continuano, con qualche successo.
Perché chi deve fare attenzione a tutto ciò che contiene grano si sente spesso discriminato o in difficoltà nella vita sociale e vorrebbe, almeno qualche volta, poter mangiare tutto, senza dover far attenzione in ogni circostanza. Parecchie soluzioni sono allo studio per permetterglielo. Ecco le più promettenti.
- Vaccini
La ricerca per trovare vaccini che restituiscano alle persone la tolleranza al glutine è condotta soprattutto da aziende private, come la ImmusanT statunitense, che ha annunciato due anni fa l’avvio di uno studio in fase due di un farmaco.
L’idea è che il vaccino elimini la sensibilità ai peptidi del glutine ritenuti i maggiori responsabili della celiachia. Il limite è proprio nel fatto che i peptidi coinvolti sono tanti e non sempre gli stessi.
- La magia degli enzimi
Le proteine del glutine sono catene molto lunghe di molecole più semplici, gli amminoacidi. I peptidi che scatenano la reazione immunitaria sono parti di queste catene. Se si riesce a spezzare queste catene, fino a ottenere singoli amminoacidi, la reazione immunitaria scompare.
Per questo si stanno sperimentando enzimi da aggiungere alle farine o magari da far ingerire prima dei pasti che facciano proprio questo: rompere le catene dei peptidi in pezzi più piccoli.
L’Istituto di Agronomia di Bari ha sperimentato una farina trattata con un lactobacillo che non risulta più tossica.
- Modificare il grano
Il glutine è una proteina che si può presentare in molte forme nei diversi tipi di grano. E stato scoperto che ci sono sequenze di amminoacidi che possono addirittura trasformare un peptide da nocivo a protettivo.
Il problema è che il grano produce poche di queste sequenze, quelle che bastano alla pianta per essere aiutata a resistere a un parassita. Ora si sta tentando di aumentare queste sequenze benefiche senza dover ricorrere all’ingegneria genetica.
Il grano più antico, quello usato diecimila anni fa dai nostri antenati e che è stato abbandonato perché ha una resa minore delle qualità moderne, risulta più digeribile.
L’uso di queste antiche varietà non potrà risolvere i problemi dei celiaci ma, pensa la ricercatrice, potrebbe aiutare a prevenire la malattia nei soggetti a rischio.






