È la malattia che ci fa più paura. Ogni giorno in Italia mille persone tornano a casa con una diagnosi di cancro.
Anche se le probabilità di guarigione per alcuni tumori sono quasi raddoppiate in trent’anni (polmone e prostata), il cancro sta aumentando perché si vive più a lungo: 13 milioni di casi nel mondo che diventeranno il doppio nel 2030.
Adesso, però, abbiamo un’arma in più: le cure tradizionali possono essere affiancate da quella che la rivista scientifica Science ha definito «la svolta dell’anno», l’immunoterapia contro i tumori, ovvero allenare il nostro sistema immunitario a riconoscere e distruggere le cellule maligne.
«Se ne parla da cinquant’anni ma per la prima volta gli studi clinici sui pazienti hanno dimostrato le enormi potenzialità di queste strategie», spiega Luigi Naldini, direttore dell’Istituto San Raffaele Telethon per la Terapia Genica di Milano.
Le storie di sopravvivenza a un tumore dopo l’immunoterapia si moltiplicano: c’è la donna con un melanoma al polmone grande come un pompelmo ancora in vita e in salute dopo tredici anni; il bambino di sei anni, in fin di vita per una leucemia, che oggi frequenta la terza elementare e sta guarendo; l’uomo con una metastasi al rene che continua a ridursi anche dopo la fine del trattamento.
«Risultati straordinari anche se il numero dei pazienti è limitato ed è presto per tirare delle conclusioni a lungo termine», commenta Naldini che qualche anno fa ha condotto con successo un esperimento di immunoterapia sui topi.
1. Cambia il bersaglio
L’immunoterapia è un modo diverso di trattare il cancro: il bersaglio non è il tumore, ma il sistema immunitario, quello che normalmente ci dovrebbe difendere dalle malattie ma che invece viene mandato in tilt dal cancro.
«Le nostre difese riconoscono che c’è qualcosa che non va. Lo dimostra il fatto che linfociti e macrofagi, le cellule del sistema immunitario, vengono richiamati nella zona della malattia ma non ci difendono, anzi, si mettono a lavorare per il tumore», spiega il medico.
Sembra di avere a che fare con un parassita: non soltanto il cancro si accresce dentro di noi, ma modifica la sua forma per insinuarsi nei tessuti, si dota di vasi sanguini per nutrirsi e corrompe i “soldati” del sistema immunitario.
«L’obiettivo di queste nuove cure è proprio quello di rimettere in gioco il sistema immunitario», chiarisce Naldini. «Lo studio più avanzato in questo campo riguarda un anticorpo sperimentato dallo scienziato statunitense James Allison, direttore del programma di immunologia del Memorial Sloan-Kettering Cancer Center: è una molecola che toglie il freno ai linfociti in modo che possano muoversi verso il tumore e distruggerlo».
Da queste ricerche è stato sviluppato un farmaco, ipilimumab (nome commerciale Yervoy), che nel 2011 ha ottenuto dalla Food and Drug Administration, l’agenzia del farmaco statunitense, l’autorizzazione per il trattamento del melanoma in fase di metastasi, il più devastante dei tumori della pelle.
È un medicinale che sfrutta le difese del paziente per contrastare il cancro; non estirpa il tumore, ma regala qualche anno di vita in più.
Il problema è il costo: 120mila dollari (87.700 euro) per un ciclo completo di trattamenti (quattro infusioni di Yervoy in tre mesi). Senza contare gli effetti collaterali: stimolare il sistema immunitario può creare dei problemi anche ai tessuti sani.
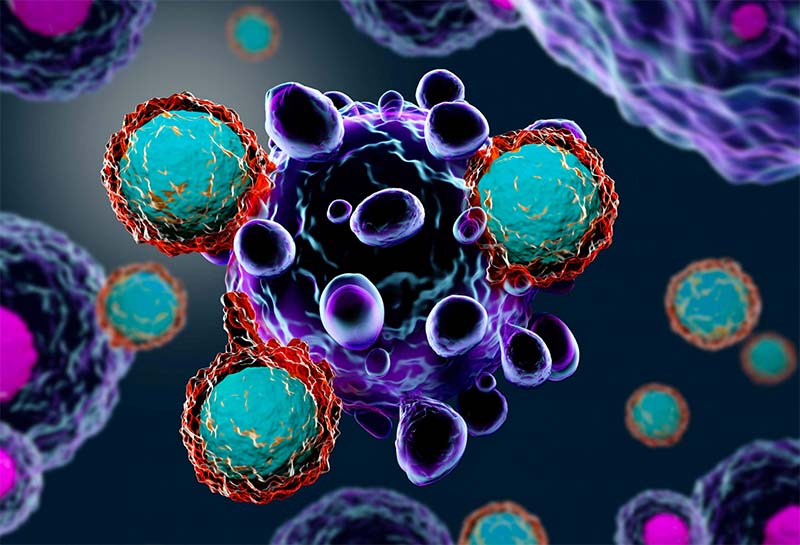
2. Sbloccare i linfociti
Negli anni 90 un biologo giapponese ha scoperto per caso un anticorpo che prolunga la vita al linfociti impedendogli di suicidarsi.
Si chiama anti-PD-1 ed è stato testato di recente su 300 malati di cancro da Suzanne Louise Topalian del Johns Hopkins Medicine Institute e da Mario Sznol della Yale University, sempre negli Usa, con buoni risultati per melanoma, cancro al rene e al polmone.
Qualche tempo fa i ricercatori hanno dichiarato che la somministrazione combinata dei due farmaci (anti-PD1 e ipilimumab) ha portato a «una regressione tumorale rapida e profonda» in quasi un terzo dei pazienti con melanoma.
Un’altra linea di ricerca con risultati incoraggianti insegna ai linfociti a riconoscere il tumore. «Il linfocita può ammazzare facilmente una cellula maligna, ma prima deve riconoscerla in modo selettivo», spiega Naldini.
Carl June all’Università della Pennsylvania, Usa, preleva i linfociti del paziente, li modifica geneticamente per riconoscere il tumore, e poi li reinietta nel corpo malato dove possono distruggere le cellule maligne. La tecnica ha portato alla guarigione 45 malati di leucemia su 75, sebbene ci siano state delle recidive.
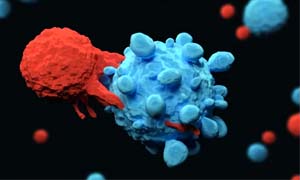
Finora abbiamo parlato di due strategie per riattivare il sistema immunitario contro i tumori: la prima impiega farmaci biologici per risvegliare le difese immunitarie, la seconda “arma” i linfociti contro i tumori.
«Noi abbiamo seguito una terza via», spiega Naldini. «Modificare geneticamente i macrofagi, un’altra branca di cellule immunitarie che entra in gioco quando c’è una ferita. Una volta giunte nel tumore, anche queste cellule finiscono per favorire la crescita maligna. Il cancro sfrutta, infatti, proprio la capacità dei macrofagi di riparare le ferite per accrescersi.
Abbiamo quindi pensato di inserire in queste cellule un gene antitumorale, l’interferone: è una molecola prodotta normalmente dal corpo umano che ci difende dalle infezioni e dai tumori, può inibire la crescita delle cellule maligne e dei vasi sanguigni e riattivare le difese immunitarie.
Con il vantaggio che i macrofagi vanno a cercarsi il tumore nell’organismo che può quindi essere trattato anche in fase di metastasi. La cura funziona nei topi, dobbiamo approfondire gli studi di sicurezza e capire come impostare la sperimentazione sull’uomo».
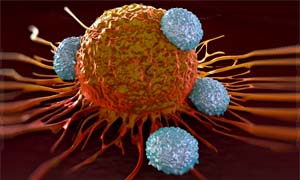
Qua sotto, attacco al killer. In questa fotografia al microscopio elettronico alcuni linfociti, le cellule-soldato arruolate a difenderci (in blu), attaccano le cellule maligne che si riconoscono per i prolungamenti simili ai tentacoli di una piovra.
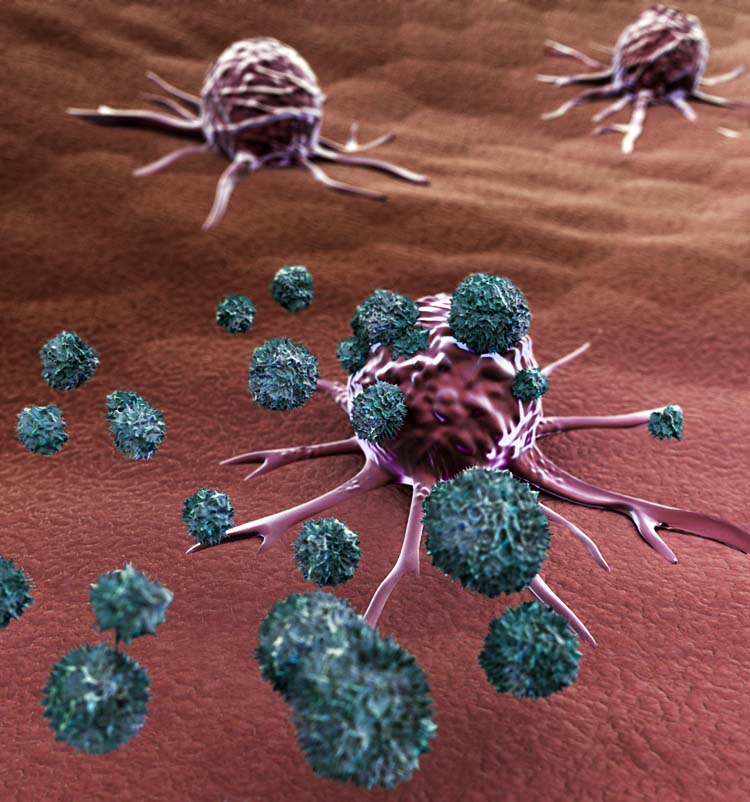
3. Chemio con radio al primo posto e farmaci meno tossici

Gli stessi medici che ci lavorano sanno che l’immunoterapia non potrà sostituire la chemioterapia (a base di farmaci) e la radioterapia (radiazioni ad alta energia per uccidere le cellule maligne).
«L’immunoterapia può essere di appoggio alle cure tradizionali», dice il medico.
«La chemioterapia non riesce a uccidere tutte le cellule maligne: all’interno del tumore rimangono delle cellule staminali che potrebbero portare a una recidiva ma che l’immunoterapia invece può scovare e distruggere».
Anche in campo chemioterapico ci sono delle novità: la sfida è trovare farmaci meno tossici perché gli antitumorali non si limitano ad attaccare il tumore ma danneggiano anche i tessuti sani: distruggono le cellule ad alto tasso di replicazione che sono quelle dei tumori, ma anche dei capelli, dei peli, delle mucose e del sangue.
«Esistono delle terapie mirate con meno effetti collaterali che vanno a distruggere solo le cellule che esprimono un particolare gene tumorale», continua Naldini.
Si chiamano biofarmaci e, a differenza degli antitumorali tradizionali, bloccano in maniera selettiva una proteina responsabile della proliferazione del tumore; sono quindi in grado di colpire le cellule malate risparmiando quelle sane.
Non curano il tumore, ma offrono sopravvivenze più lunghe. In Italia sono in arrivo 13 nuovi biofarmaci, nove dei quali già approvati per la cura di diversi tumori in fase avanzata (polmone, seno, stomaco, colon-retto, cervello).
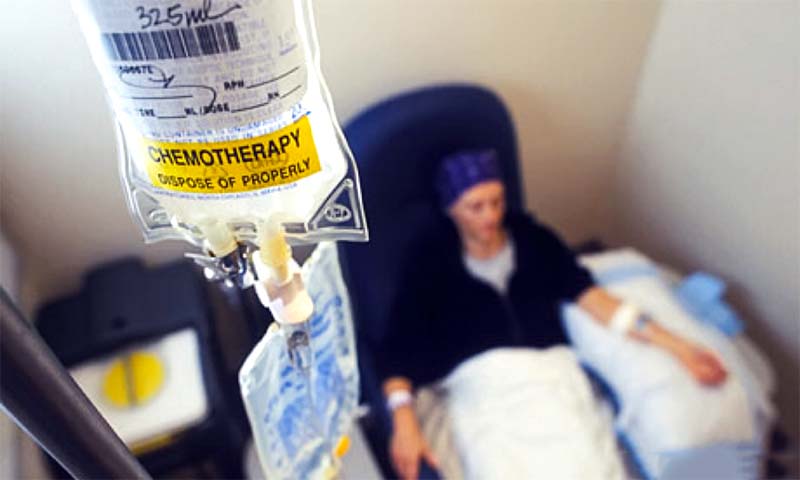
Un’altra branca della ricerca oncologica mette a punto armi sofisticate a disposizione dei chirurghi. La chemioterapia, per esempio, oggi può essere impiegata per ridurre la massa tumorale in vista dell’operazione.
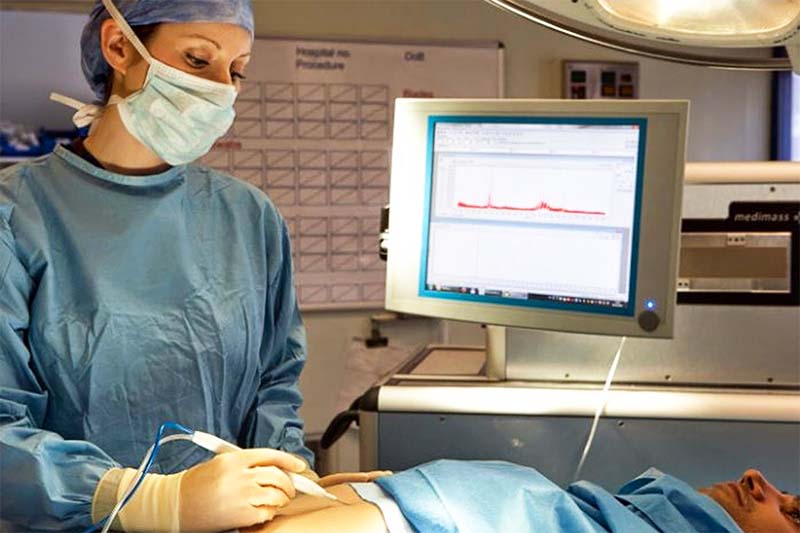
Un altro grande filone riguarda i dispositivi capaci di segnalare al chirurgo la presenza di cellule maligne. È recentissima la messa in commercio di un bisturi in grado di avvisare il chirurgo se tutte le cellule cancerose sono state rimosse o se deve ancora intervenire: iKnife, progettato dai ricercatori dell’Imperial College di Londra, analizza la composizione chimica dei vapori sprigionati dal tessuto che viene bruciato durante l’operazione.
I tumori si combattono anche con la diagnosi precoce: prima si scopre la malattia e maggiori sono le probabilità di guarire. In Italia sono tre gli esami raccomandati, due dei quali rivolti alle donne: la mammografia per il cancro al seno dopo i 50 anni, il pap test per il tumore alla cervice uterina (dopo i 25) e la ricerca di sangue occulto nelle feci per il tumore del colon- retto (dopo i 50 anni). Grazie a queste nuove tecnologie, due milioni e 250mila italiani oggi vivono e sono guariti dal cancro.
Nella foto sotto, il bisturi “annusa” tumori. I bisturi iKnife segnalano al chirurgo la presenza di cellule maligne nel paziente e lo aiutano nel delicato compito di eliminare il tumore senza lasciarne traccia per evitare che la malattia si ripresenti.
4. Che cos’è il cancro e come si diffonde
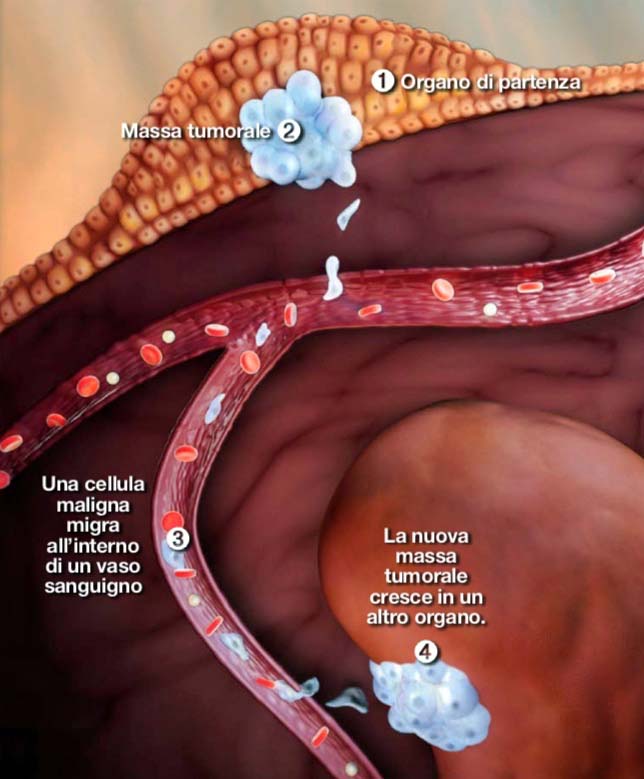
Nel disegno sotto è rappresentato un tumore maligno (azzurro chiaro) che si accresce nella parete di un organo e si diffonde in un altro tessuto trasportato dal sangue.
Per tumore maligno si intende la crescita anomala di una massa all’interno dell’organismo a partire da una cellule impazzita che si moltiplica in modo incontrollato e può invadere e distruggere altri organi del corpo fino a portare alla morte la persona.
Si parla di metastasi quando il tumore in fase avanzata non è più localizzato in una sola zona ed è quasi impossibile da eradicare.
Ecco le principali tappe della formazione di una metastasi.
1. Una cellula impazzisce
Tutti i tumori hanno origine da una singola cellula che ha accumulato una serie di mutazioni genetiche.
2. Il tumore si accresce
La cellula si riproduce senza freni e forma una massa: quando questa raggiunge 1-2 centimetri si manifestano i primi sintomi.
3. La migrazione
Una cellula può distaccarsi dal tumore e invadere l’organismo attraverso il sangue o i vasi linfatici.
4. Invade un nuovo tessuto
Raggiunta la sede definitiva, la cellula comincia a riprodursi e dà origine a un nuovo tumore.
Fortunatamente in Italia i tumori sono tutti in calo! In numero assoluto i casi aumentano, ma la ragione è che si vive più a lungo. «Eliminando il fattore età, si scopre che tutti i tumori sono in calo, fatta eccezione per alcuni ad alta crescita quali il melanoma maligno, i cancri alla tiroide e ai tessuti molli, al testicolo nell’uomo e al polmone nella donna», spiega Stefani Ferretti, segretario nazionale dell’Associazione italiana registri tumore.
«Ed è un dato che fa male se si pensa che il 70 per cento dei cancri al polmone si potrebbe evitare smettendo di fumare. Le giovani donne, purtroppo, hanno preso le cattive abitudini dell’uomo».
5. Polmone, un nuovo test per i fumatori e i 5 tumori più frequenti e mortali
- Polmone, un nuovo test per i fumatori
Quello al polmone è il cancro più mortale e la ragione è che spesso viene scoperto quando ormai è troppo tardi.
Un nuovo test del sangue sperimentato su mille persone dall’Istituto tumori di Milano è capace di scovare un tumore al polmone quando è ancora piccolissimo, invisibile anche alla tac spirale, un macchinario molto più sensibile della radiografia.
Oggi molti laboratori offrono ai forti fumatori l’esame con la Tac spirale, che purtroppo però produce molti falsi positivi: solo il 5 per cento dei noduli rilevati dalla macchina è davvero un tumore. L’incertezza genera molta ansia.
L’esame si basa sui microRna, piccole molecole che circolano nel sangue dei fumatori e che indicano la presenza del cancro al polmone.
Con un progetto finanziato dall’Airc (Associazione ricerca sul cancro) con i fondi del 5 per mille, i medici milanesi in collaborazione con l’Università di Parma e l’istituto Mario Negri di Milano, hanno scoperto che questo test è in grado di predire se una persona ha il cancro al polmone anche due anni prima della Tac spirale.
- I 5 TUMORI PIÙ FREQUENTI
Maschi
1. prostata
2. polmone
3. colon retto
4. vescica
5. stomaco
Femmine
1. mammella
2. colon retto
3. polmone
4. utero
5. tiroide
- I 5 TUMORI PIÙ MORTALI
Maschi
1. polmone
2. colon retto
3. prostata
4. fegato
5. stomaco
Femmine
1. mammella
2. colon retto
3. polmone
4. pancreas
5. stomaco