L’ipertensione arteriosa è un problema di salute che si va diffondendo e si tratta oggi di uno dei disturbi più diffusi.
In Italia soffrono di ipertensione arteriosa – o come più comunemente si dice “pressione alta”- più di un quarto dei cittadini, donne e uomini.
Coinvolge soprattutto le persone in età avanzata, con un picco nella fascia tra 75 e 84 anni.
Ed è in aumento proprio (ma non solo) per il progressivo invecchiamento della popolazione: chi ne è soggetto è passato dal 21% del 2005 al 26,7% del 2013, e più al Sud che nel Centro-Nord.
D’altra parte, l’attività di sensibilizzazione – impegno dei medici, campagne d’informazione da parte di chi si occupa di salute pubblica – non è passata invano, e ha portato una più generale consapevolezza sui rischi dell’ipertensione arteriosa, facendola emergere per tempo con una maggior diffusione dei controlli.
E aumentando così il livello di prevenzione, svolta su due piani: sia sulle fasce di popolazione più a rischio, sia con azioni più mirate sui singoli soggetti.
L’automisurazione della pressione sanguigna a casa nostra può aiutare a verificare l’efficacia del trattamento farmacologico di chi soffre di ipertensione.
Vediamo come ….e sempre seguendo le indicazioni del medico.
1. Perché il valore della pressione è importante, i sintomi e come si arriva alla diagnosi

- Perché il valore della pressione è importante?
Di per sé, il termine “ipertensione” non indica altro che un aumento dei valori della pressione arteriosa, ovvero della pressione esercitata dal sangue sulle arterie.
La si definisce “essenziale” se non ha cause evidenti – ed è la più diffusa (85- 95% dei casi) –, “secondaria” se se ne conosce l’origine (di solito una malattia renale).
Il valore della pressione è importante perché aiuta a capire le condizioni del sistema cardiocircolatorio.
Il sangue – pompato dal cuore – esercita una pressione sulle pareti delle arterie di dimensioni maggiori.
Questa pressione sale e scende in base ai cicli che il cuore compie in modo ritmico: è massima (sistolica) quando il cuore si contrae per spingere il sangue in circolo, ed è minima (diastolica) quando il cuore si rilascia e si riempie di sangue, prima della contrazione successiva.
Se la pressione del sangue diventa eccessiva, la conseguenza più grave è che aumenta il rischio di soffrire di disturbi cardiovascolari e cerebrovascolari, ma anche diversi altri organi possono essere danneggiati. - Ci sono sintomi?
L’ipertensione non causa veri e propri sintomi. Se i valori sono molto alti, possono talora comparire emorragia nasale, mal di testa intenso, vertigini, difficoltà di respiro.
Sintomi di questo tipo però non sono specifici dell’ipertensione e possono essere attribuibili ad altre cause.
Di fatto, la maggior parte degli ipertesi non avverte sintomi particolari. Ma anche se non dà sintomi l’ipertensione causa danni progressivi soprattutto al sistema cardiocircolatorio e a quello renale. - Come si arriva alla diagnosi?
Oltre a misurare la pressione, il medico indagherà accuratamente la storia familiare, le abitudini di vita, le malattie (passate e presenti) ed eventuali trattamenti farmacologici in atto.
Talvolta, per valutare il rischio cardiovascolare e i danni già prodotti dall’ipertensione si rendono necessari alcuni esami strumentali (per esempio, quello del fondo dell’occhio, l’elettrocardiogramma, l’ecografia del cuore) e di laboratorio (analisi del sangue e delle urine).
Gli “organi bersaglio” – cioè che più soffrono in caso di pressione arteriosa elevata – sono cuore, cervello, reni, occhi e arterie.
2. Quando si può parlare di presenza di pressione alta e cosa si deve fare?

- Quando si può parlare di presenza di pressione alta (o ipertensione)?
Dipende. Intanto, la pressione arteriosa varia continuamente: a seconda dell’età, delle condizioni di salute, delle attività quotidiane.
Inoltre, lo stesso valore di pressione può avere un significato diverso in un adulto sano, in un anziano, in un diabetico, o in un soggetto che ha avuto un infarto o un ictus emorragico cerebrale.
Di fatto, comunque, la definizione di ipertensione è variata nel tempo (come tanti altri parametri che riguardano la salute).
Ecco quali sono le soglie indicate dalle linee guida più recenti (del 2013) dell’ESH-European Society of Hypertension e dell’ESC-European Society of Cardiology:
- ottimale: sotto i 120 di massima e gli 80 di minima;
- normale: 120-129/80-84;
- normale-alta: 130-139/85-89;
- ipertensione di grado 1 (lieve): 140- 159/90-99;
- ipertensione di grado 2 (moderata): 160- 179 /100-109;
- ipertensione di grado 3 (grave): 180/110 oppure oltre. - Che cosa si deve fare?
In primo luogo, generalmente bisogna modificare lo stile di vita.
Perdere peso, usare meno sale a tavola (sostituibile con spezie e aromi: rosmarino, origano, aglio ecc.), fare più esercizio fisico, abolire il fumo, diminuire vino, birra e alcolici: sono gli interventi non farmacologici più efficaci per chi soffre di ipertensione lieve.
E sono obbligatori insieme al trattamento farmacologico nei pazienti con forme di ipertensione più gravi.
Cambiare abitudini di vita è fondamentale: sia per ridurre la pressione, sia come effetto protettivo verso gli altri fattori di rischio cardiovascolare.
E diventa importante poi tenere regolarmente sotto controllo i valori della pressione, anche a casa.
3. Come si misura correttamente la pressione e quante volte al giorno si deve misurare la pressione a casa?
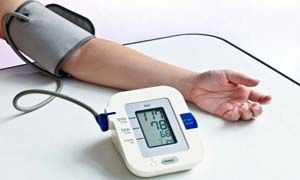
- Come si misura correttamente la pressione?
La pressione si misura in millimetri di mercurio (mmHg). I metodi sono sostanzialmente tre:
1. la misurazione convenzionale nello studio del medico;
2. la misurazione a casa;
3. la misurazione dinamica (detta anche Holter, dal nome del suo inventore): ossia il monitoraggio automatico – tramite un apparecchio elettronico posizionato alla cintura e un bracciale predisposti dal medico – della pressione a intervalli regolari nelle 24 ore; importante per accertare lo stato ipertensivo effettivo e la determinazione del livello di pressione di notte.
Se sono rilevati valori di pressione superiori alla norma durante un controllo di routine del medico, vanno tenuti certamente in considerazione, ma una sola misurazione non è sufficiente.
Può infatti anche trattarsi della ben nota “ipertensione da camice bianco”, quando cioè la pressione risulta elevata (forse per fattori emotivi) durante la visita medica, mentre il livello è normale nel monitoraggio delle 24 ore.
Di qui l’esigenza di ricorrere alla misurazione a casa o a quella dinamica. - Quante volte al giorno si deve misurare la pressione a casa?
Chi deve per qualsiasi motivo tenere sotto controllo la pressione o è già in terapia con farmaci antipertensivi all’inizio deve controllarla secondo le indicazioni del medico, che può verificare se c’è davvero una situazione di pressione alta ed eventualmente se la terapia funziona.
Poi, via via, i controlli possono diventare più rari: ma ancora una volta sarà il medico stesso a stabilirne la periodicità.
Molto importante avere presente, insomma, che in questo campo è da evitare il fai da te.
L’automisurazione serve al medico curante per raccogliere informazioni più dettagliate sul controllo della pressione del paziente e su quanto segue con attenzione la terapia farmacologica: per questo la sua supervisione è importante ed è cruciale riferirgli i risultati.
Il suo parere è importante anche per l’acquisto dell’apparecchio: meglio non comprare apparecchi in farmacia o su internet – spinti magari da qualche pubblicità – senza prima consultarlo.
4. In quali momenti della giornata è meglio misurare la pressione, quali problemi possono esserci e quali sono gli obiettivi della terapia?
- In quali momenti della giornata è meglio misurare la pressione?
In genere le misurazioni consigliate sono due nello stesso giorno: una da effettuare al mattino e una alla sera, indicativamente nelle fasce orarie tra 6.00 e 9.00 al mattino e 18.00 e 21.00 la sera.
Una volta raggiunto un buon controllo della pressione, le linee guida raccomandano che siano eseguite due misurazioni una volta alla settimana. - Quali problemi possono esserci nella misurazione a casa?
Innanzitutto, che il paziente utilizzi uno strumento non validato o che ottenga delle misurazioni inaffidabili perché non ha ricevuto istruzioni adeguate per l’uso dell’apparecchio. Anche più grave è il rischio che il paziente interpreti da solo i valori ottenuti e magari decida di modificare il dosaggio dei farmaci: scelta da evitare sempre.
Va poi considerata anche l’ansia da misurazione, che carica di stress il monitoraggio e i dati stessi.
Da ricordare infine che gli apparecchi per la misurazione della pressione richiedono una manutenzione più o meno frequente, in modo da regolarli sui valori ottenuti dagli sigmomanometri classici.
Gli apparecchi elettronici vanno fatti ricalibrare da un tecnico specializzato ogni 6-12 mesi. - Quali sono gli obiettivi della terapia?
I farmaci servono a riportare la pressione elevata entro limiti accettabili per il paziente (evitando al contempo la comparsa di problemi ipotensivi) e a mantenerli nel tempo.
In genere, si raccomanda una riduzione della massima sotto i 140 mmHg (e della minima sotto i 90 mmHg) per tutti i pazienti ipertesi; intorno ai 150/80 per i più anziani.
I vari tipi di farmaci antipertensivi non differiscono molto tra loro nella capacità di proteggere dal rischio cardiovascolare complessivo, o da quelli più specifici, come l’ictus o l’infarto.
Gli ACE-inibitori (i più prescritti in Italia contro l’ipertensione), i diuretici, i calcio-antagonisti, gli antagonisti recettoriali dell’angiotensina, i beta-bloccanti, i sartani possono essere considerati tutti adatti per iniziare e mantenere un trattamento antipertensivo.
La scelta del più adatto dipende delle caratteristiche e necessità del singolo paziente (età, capacità di assumere farmaci, eventuali altri medicinali assunti e via dicendo).
5. Occhio al caldo e i tre strumenti più diffusi

- Occhio al caldo
La calura estiva può interferire con il valore della pressione. Diversi studi lo confermano.
Quando le variazioni di temperatura – sia in su che in giù – sono notevoli, è bene fare attenzione, soprattutto se si è anziani.
Cosa fare, allora, quando arriva il caldo, che tende a far calare la pressione? Ecco le precauzioni di base:
- evitare passaggi bruschi dalla posizione seduta a quella in piedi;
- non alzarsi in fretta dal letto, soprattutto di notte (magari per recarsi in bagno), ma fermarsi per alcuni minuti in posizione intermedia, seduti sul bordo del letto;
- porre massima attenzione a sintomi quali vertigini, disturbi della visione, debolezza o affaticamento, che possono essere causati da un calo di pressione: in tal caso, sdraiarsi, se si può, in un posto ventilato, sorseggiare liquidi, sollevare le gambe e consultare appena possibile il medico, anche per scongiurare problemi maggiori, quali perdita di coscienza e cadute;
- se si è in cura con farmaci antipertensivi, ricordarsi che con il caldo (e magari con un regime alimentare differente) può rendersi necessario un aggiustamento della terapia, chiedendo sempre il parere del medico curante e senza mai modificarla da soli. - I tre strumenti più diffusi
Devi comprare un apparecchio per misurare la pressione a casa? Vai sul sito www.pressionearteriosa.net. Puoi controllare se l’apparecchio è stato validato dalla Società Italiana dell’Ipertensione Arteriosa.
Sul sito, alla voce “Validazione”, puoi inserire i dati del tuo apparecchio (categoria, modello, produttore) e verificare se il modello che sei interessato ad acquistare è raccomandato o meno nonché il suo grado di affidabilità (verde o giallo).
Se inserendo i dati non trovi il tuo modello, potrebbe non essere tra quelli validati. Ecco i tre strumenti più diffusi:
1) L’apparecchio elettronico è il più usato per l’automisurazione. La misura è effettuata attraverso una fascia che si gonfia e sgonfia posta sul braccio: basta leggere sul display i dati della pressione massima e minima. Esistono anche dispositivi che rilevano la pressione al polso o a un dito della mano: sono ritenuti ancora poco attendibili e dunque non consigliabili.
2) Lo sigmomanometro aneroide è basato su un sistema di leve e molle, è soggetto a un progressivo declino delle prestazioni, con una crescente probabilità nel tempo di misurazioni pressorie erroneamente basse. Vanno quindi eseguiti più controlli e calibrazioni rispetto allo sigmomanometro a mercurio, secondo uno specifico protocollo.
3) Sfigmomanometro ibrido: combina le principali caratteristiche degli apparecchi tradizionali a mercurio (in via di sparizione) e di quelli elettronici. La pressione esercitata nel bracciale è visualizzata con una colonnina simile a quella del mercurio, ma la lettura è digitale.





