
Condividiamo il nostro corpo con migliaia di batteri e altri microscopici organismi, che influenzano la nostra vita molto più di quanto potremmo aspettarci.
Un corpo umano è formato da quasi 30 trilioni di cellule; a queste, se ne aggiungono altri 39 trilioni circa, di origine però microbica.
Batteri, virus e funghi, che vivono dentro di noi e su di noi: viste le loro microscopiche dimensioni, questi organismi costituiscono soltanto dall’uno al tre per cento della nostra massa corporea, ma nonostante ciò, hanno un enorme potere e insospettate potenzialità.
Ogni nostra cellula contiene circa 20-25mila geni, mentre il nostro microbioma (o più propriamente microbiota, anche se oggi i due termini vengono considerati intercambiabili) può ospitarne 500 volte di più.
Inoltre, la capacità di evolversi rapidamente, scambiarsi geni, moltiplicarsi e adattarsi a variazioni ambientali conferisce a questi microrganismi (e anche a noi, in qualità di loro ospiti) incredibili qualità che stiamo soltanto iniziando a scoprire.
Oggi daremo risposta ad alcune domande che riguardano il microbioma umano come ad esempio che cos’è, dove vivono i microbi e da dove arrivano?
Che cosa fanno i nostri microbi? Che cosa sono i trapianti fecali, come si studia il microbioma e cosa succederebbe se esso scomparisse improvvisamente? Che cosa può andare storto e i probiotici servono davvero? Buona lettura!
1. Dove vivono i microbi e da dove arrivano?
- Dove vivono i microbi?
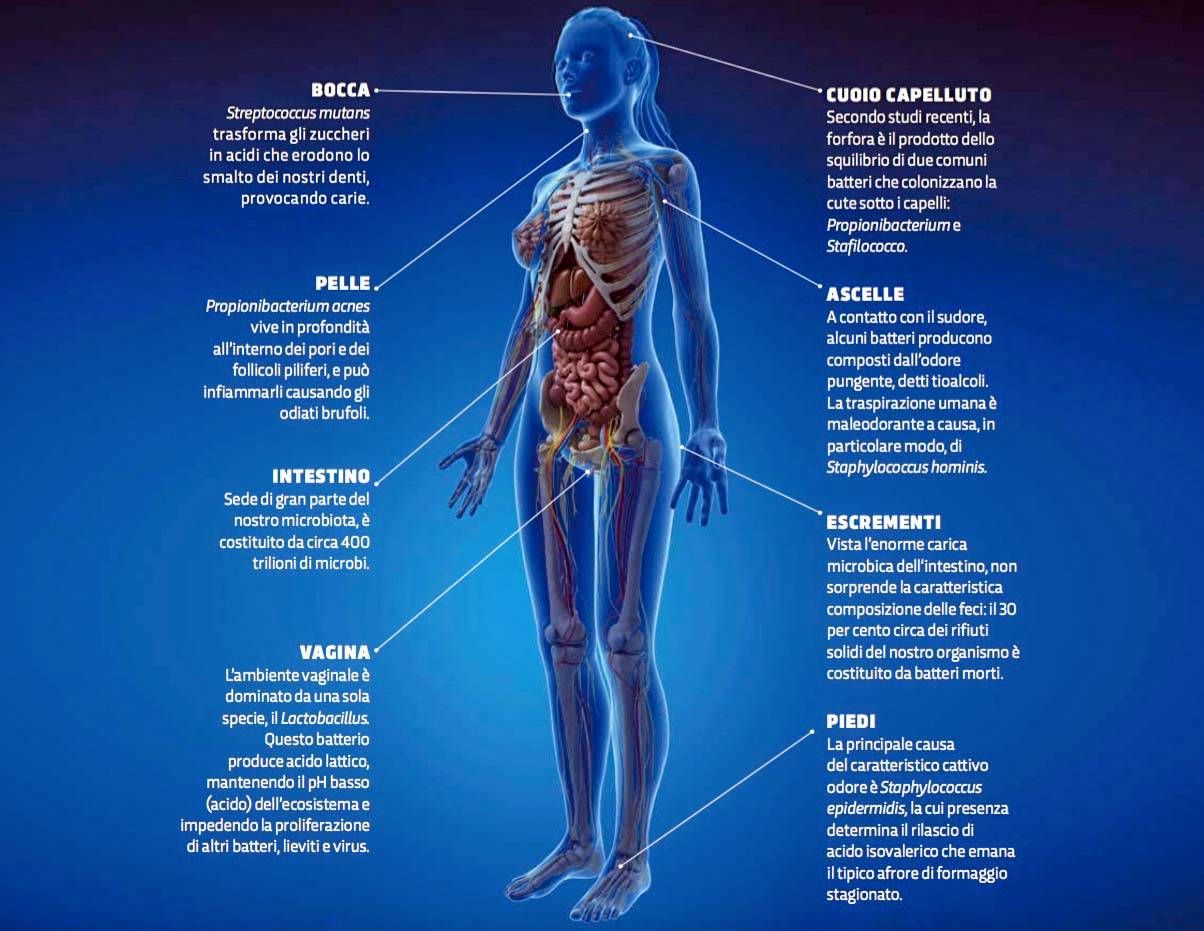
Il corpo umano fornisce una grande varietà di ambienti e i microbi sono in grado di colonizzarli tutti.
Ogni organo e tessuto rappresenta un diverso ecosistema, proprio come un pianeta che comprende diversi continenti e zone climatiche.
I suoi abitanti, dunque, hanno sviluppato caratteristiche idonee a ciascuna nicchia. Il nostro volto e le nostre mani sono freschi e asciutti.
Sono esposti agli elementi e anche a un flusso costante di organismi alieni, ogniqualvolta tocchiamo o ci avviciniamo a qualcosa.
Cavità e recessi quali le ascelle sono ambienti ideali per i batteri: umidi, caldi e protetti dalla luce. Il piede umano, poi, offre condizioni perfette, grazie alle sue 600 ghiandole sudoripare per centimetro quadrato (centinaia in più rispetto alle ascelle), che secernono un liquido costituito da sali, glucosio, vitamine e amminoacidi, il nutrimento perfetto per una colonia microbica.
Per non parlare dell’intestino, dove vivono, in perfetta sinergia con il nostro organismo, migliaia di batteri nativi: resistono a un ambiente buio, altamente acido e con bassi livelli di ossigenazione, nuotando in una sorta di fiume tumultuoso che scorre incessante nel canale digerente. - Da dove arrivano?
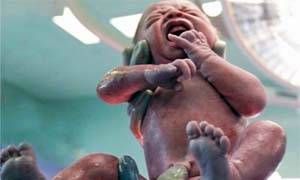
Tre quarti del microbiota umano viene ereditato dalla madre.
Dopo la permanenza nell’utero, un ambiente sterile, il feto attraversa il canale vaginale, dove viene letteralmente ricoperto da microbi.
Questo “battesimo batterico” è ritenuto molto utile per iniziare in piena salute una nuova vita: i neonati che nascono con parto cesareo sono maggiormente a rischio di sviluppare, crescendo, allergie, asma, celiachia e obesità.
Inoltre, ingeriamo circa un milione di microbi per grammo di cibo e la nostra dieta ha un impatto diretto sulle specie che prosperano a livello intestinale.
Se modifichiamo le nostre abitudini alimentari, infatti, diventando per esempio vegetariani, anche i batteri del nostro intestino si trasformeranno di conseguenza.
Analogamente, se ci trasferiamo, viaggiando da un luogo all’altro, saremo esposti alla flora batterica tipica di diverse zone e diverse popolazioni.
Perfino le nostre case hanno microbiomi esclusivi, determinati dai loro abitanti: appena 24 ore dopo aver traslocato, avremo già colonizzato la nuova abitazione.
Chi cresce a contatto con animali domestici, poi, è esposto a una varietà di microrganismi molto maggiore e questo non è affatto uno svantaggio: gli scienziati sospettano che molte delle più comuni allergie moderne, come la rinite, siano innescate dallo stesso sistema immunitario di chi non è stato abituato a convivere, fin dall’infanzia, con un’eterogenea popolazione microbica.
2. Che cosa fanno i nostri microbi?

- Che cosa fanno i nostri microbi?
Tantissime cose.
Nell’intestino controllano l’accumulo dello strato lipidico e contribuiscono all’attivazione di geni coinvolti nell’assorbimento di sostanze nutrienti da parte delle cellule umane, demolizione delle tossine e costituzione dei vasi sanguigni. Inoltre, aiutano a ricreare il rivestimento interno di pelle e intestino, sostituendo le cellule danneggiate e morenti con altre, nuove e vitali.
Altrettanto fondamentale è il loro ruolo nella prevenzione delle malattie. I nostri ceppi microbici nativi si oppongono agli “invasori” esterni, impendendo loro di insediarsi nel nostro organismo.
Il nostro sistema immunitario, infatti, alla nascita è soltanto parzialmente formato: è proprio l’interazione con i microbi che lo completa, influenzando le categorie di cellule specifiche che vengono generate e lo sviluppo degli organi destinati a produrle e immagazzinarle.
Come racconta il giornalista scientifico Ed Yong nel suo libro I Contain Multitudes (“Contengo moltitudini”), “il sistema immunitario non è programmato naturalmente per distinguere un simbionte innocuo da un pericoloso patogeno: sono i microbi che ne consentono il riconoscimento”.
La nostra flora batterica influenza perfino l’odore corporeo; organismi di diverse specie sono in grado di trasformare il sudore o il testosterone, attribuendo loro i caratteristici sentori di cipolla e urina che allontanano o attirano altri individui.
Questi effluvi ci caratterizzano singolarmente, tanto che alcuni studi hanno dimostrato che le persone possono essere riconosciute semplicemente odorando le loro magliette sudate (nella foto, ciascun microbioma è talmente esclusivo che ognuno di noi può essere identificato dall’odore del sudore su una maglietta).
Gli scienziati ritengono che il microbiota possa contribuire notevolmente perfino al jetlag, la reazione dell’organismo al rapido cambiamento di fuso orario.
Lo sconvolgimento dell’alternanza tra sonno e veglia, infatti, altererebbe i bioritmi dei nostri batteri intestinali, attivando alcune specie “fuori orario”. Il sonno, peraltro, è una delle tante modalità con le quali la flora batterica influenza il nostro umore e i nostri comportamenti.
Questa varietà di funzioni non deve sorprenderci: il nostro tratto intestinale è colonizzato da trilioni di microbi, che vivono in particolare nell’intestino crasso.
Qui, aiutano a digerire il cibo, rilasciando principi nutritivi ai quali, altrimenti, non avremmo accesso; producono vitamine e minerali (i ceppi nativi di Escherichia coli, per esempio, sintetizzano la vitamina K), disgregano le tossine e le sostanze chimiche dannose.
Complessivamente, nel nostro tratto digerente abitano tra 500 e mille specie di microbi, tra cui Bifidobacterium bifidum, specializzato nella produzione di acido lattico e acido acetico che facilitano la digestione, e Methanobrevibacter smithii, che appartiene al gruppo degli archea o archeobatteri, e converte l’anidride carbonica e l’idrogeno in metano (dando origine alle maleodoranti emissioni gassose intestinali).
I microrganismi del nostro intestino, inoltre, possono influenzare il peso corporeo modificando l’apporto energetico che ricaviamo dall’alimentazione: microbi diversi prediligono cibi diversi, in quanto alcuni sono più bravi a digerire i vegetali, altri i grassi.
Oltre a liberare sostanze nutritive e a regolare il nostro sistema immunitario, la popolazione batterica intestinale provvede anche a equilibrare i livelli ormonali, stimolando il rilascio cellulare di un neurotrasmettitore, la serotonina, con un conseguente impatto sulla trasmissione degli impulsi nervosi.
Infine, il nostro patrimonio microbico provvede alla decomposizione del corpo umano, attivando il cosiddetto “tanatomicrobioma”.
Quando moriamo, il nostro sistema immunitario sospende la funzione, lasciando i microrganismi liberi di diffondersi.
I batteri intestinali cominciano a digerire le viscere e i tessuti circostanti dall’interno; alla fine, irrompono nei capillari e nei linfonodi, raggiungendo così fegato, milza, cuore e cervello e nutrendosi del cocktail di sostanze chimiche che fuoriesce dalle cellule danneggiate.
3. Che cosa può andare storto e i probiotici servono davvero?
- Che cosa può andare storto?
Generalmente, i problemi iniziano quando l’equilibrio che vige nel nostro ecosistema intestinale si altera.
Nei casi più semplici, il corpo si ammala quando batteri solitamente innocui si allontanano dal loro habitat consueto.
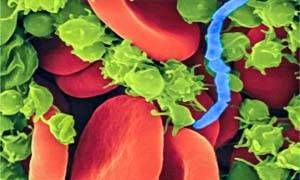
Per esempio, Enterococcus faecalis fa parte del normale ambiente intestinale, ma se contamina ferite aperte o raggiunge l’apparato urinario, può causare infezioni: la sepsi si verifica quando i microrganismi entrano accidentalmente a contatto con la circolazione sanguigna.
Nella foto, se la nostra flora batterica intestinale (in blu) raggiunge il flusso ematico, può causare infezioni generalizzate.
I nostri ceppi nativi, inoltre, possono essere responsabili di interazioni con i farmaci: alcune persone sono più reattive al paracetamolo grazie al particolare microbioma del loro tratto intestinale.
Un esempio negativo è rappresentato dal farmaco antitumorale Irinotecan, utilizzato per combattere il carcinoma del colon-retto, la cui tossicità può aumentare in presenza di alcune tipologie di batteri locali.
La sulfasalazina, invece, è efficace contro l’artrite reumatoide soltanto se i microrganismi dell’intestino la convertono allo stato attivo.
Il microbiota delle persone obese è diverso da quello degli individui più magri e ricerche condotte sui topi hanno evidenziato che trapianti batterici possono influenzare la quantità di cibo che il roditore mangerà (non si sa ancora se la cosa sia valida anche per gli umani).
Alcuni studi effettuati negli ultimi decenni hanno dimostrato che condizioni di stress (dovute a denutrizione, privazione del sonno, separazione da un genitore, sovraffollamento, eccessiva rumorosità) possono influenzare il microbioma intestinale, perlomeno nei topi. I disturbi psichiatrici spesso si accompagnano a quelli digestivi. Il consumo eccessivo di alcol comporta trasudamenti intestinali, che consentono ai microbi di influenzare più facilmente le funzioni cerebrali.
Inoltre, il microbioma dell’intestino tende a diventare meno stabile negli anziani. Tutti questi problemi sono correlabili a un’alterazione dell’equilibrio microbico, che gli scienziati definiscono “disbiosi”: una volta instauratosi, questo squilibrio non è facile da correggere. - I probiotici servono davvero?
La teoria è giusta: integrando la nostra flora batterica intestinale con ceppi particolari, possiamo riequilibrare le colonie residenti con evidenti vantaggi per la salute.
Gli integratori probiotici disponibili commercialmente, però, probabilmente non sono efficaci come pensiamo: gran parte di essi contiene appena poche centinaia di miliardi di batteri, una quantità 100 volte inferiore alla popolazione naturale dell’intestino.
Inoltre, spesso i microrganismi in esso contenuti non sono elementi-chiave del microbiota umano e non possono colonizzare l’ambiente e permanervi abbastanza a lungo da risultare benefici. Ma i microbi riescono a raggiungere il tratto digerente inferiore?
In caso affermativo, quanto tempo sopravvivono localmente e hanno effetti benefici per la salute? I prodotti commerciali possono effettivamente risultare utili nella fase post-terapia antibiotica.
I medicinali antibiotici, infatti, sono vere e proprie armi di distruzione di massa per il microbioma umano: uno studio effettuato dall’Università di Valencia ha accertato che occorrono quattro settimane per consentire il ripristino delle colonie batteriche intestinali dopo un ciclo di cura; alcuni microrganismi, poi, non ricompaiono affatto.
I probiotici giusti, scelti da un medico, possono contribuire a ripopolare il microambiente.
4. Che cosa sono i trapianti fecali, come si studia il microbioma e cosa succederebbe se esso scomparisse improvvisamente?

- Che cosa sono i trapianti fecali?
Proprio ciò che il nome suggerisce: viene prelevato un campione di feci di un individuo per trapiantarlo in un altro organismo.
Per quanto possa sembrare disgustosa, è una procedura molto efficace: il 30 per cento circa della materia fecale è costituita da batteri intestinali e impiantare microrganismi efficienti provenienti da un soggetto sano in un paziente che ha bisogno di combattere infezioni gravi (per esempio, da Clostridium difficile o MRSA, resistenti a gran parte degli antibiotici) può rivelarsi un’ottima soluzione.
I trapianti fecali hanno consentito di curare centinaia di pazienti, guarendone oltre il 90 per cento.
Nel 2012, un’applicazione sperimentale di questa tecnica ha determinato la guarigione di 15 su 16 casi di infezione da C. difficile, rispetto a 7 su 26 casi trattati invece con antibiotici.
I risultati sono stati tanto clamorosi che la sperimentazione è stata sospesa e anche il gruppo di controllo, inizialmente trattato con antibiotici, è stato poi curato con trapianti fecali.
Le infezioni batteriche da Clostridium difficile (nella foto) possono essere guarite con trapianti fecali - Come si studia il microbioma?
Per la maggior parte, l’attività di ricerca si svolge in laboratorio, tra piastre, vetrini e provette; oppure, su cavie quali topi appositamente allevati per risultare privi di germi: questi animali nascono in un ambiente sterile e non vengono mai esposti ad altri microbi finché gli scienziati non decidono di introdurre ceppi specifici.
Esistono poi studi su vasta scala condotti utilizzando le più recenti tecnologie di sequenziamento del DNA: gli Stati Uniti hanno lanciato il Progetto Microbioma Umano nel 2008, destinando 115 milioni di dollari (circa 107 milioni di euro) alla mappatura dei geni di tutta la flora microbica del corpo umano (individuazione e localizzazione delle specie, distinzione tra tipologie permanenti e transitorie).
A oggi, il progetto ha completato la caratterizzazione di oltre 1300 ceppi prelevati da 300 persone.
A esso si sono affiancate altre iniziative importanti, tra cui MyNewGut, un progetto della UE del costo di 9 milioni di euro che si propone di formulare raccomandazioni dietetiche basate sul microbioma per ridurre il rischio di sviluppare malattie nervose. - Se il nostro microbiota scomparisse improvvisamente, riusciremmo a sopravvivere?
Forse resisteremmo per alcune settimane o anche alcuni mesi, ma a lungo termine, la nostra salute ne risentirebbe.
Non potremmo consumare tutti i cibi ai quali siamo abituati, perché non saremmo in grado di digerirli né di ricavarne sufficiente energia e principi nutritivi.
Inoltre, saremmo esposti all’attacco di microbi esterni, non più ostacolati da un “esercito” batterico nativo.
Senza microbiota, non è affatto scontato che avremmo avuto successo come specie: chissà se noi umani saremmo arrivati dove siamo oggi.
5. Quello che ancora non sappiamo e tre curiosità sui nostri microbi
- 1) RAPPORTO DI CAUSA-EFFETTO
Non è facile capire se sia un particolare microbioma a causare variazioni dello stato di salute o del comportamento, oppure se siano certe alterazioni patologiche organiche o comportamentali a determinare il microbioma.
Gli esperti stanno ricostruendo le modalità secondo le quali i microbi influenzano il sistema nervoso attraverso la produzione di ormoni e molecole, ma nessuno sa valutarne con esattezza l’impatto.
Le società farmaceutiche stanno investendo risorse finanziarie per approfondire la materia.
2) COME SI RELAZIONANO TRA LORO LE VARIE SPECIE
Le relazioni e gli interscambi tra diverse specie di microbi sono estremamente complessi, soprattutto quando entrano in gioco fattori esterni.
Sappiamo, per esempio, che la condizione di equilibrio tra due gruppi di batteri (Firmicutes e Bacteroidetes) può avere effetti sull’obesità; il legame tra loro, però, non è ancora sufficientemente chiaro e riproducibile da suggerirci come modificarlo.
Anche se dovessimo sviluppare una potenziale cura, poi, non sappiamo se il nostro corpo la accetterebbe.
3) CHE COSA RENDE UN MICROBIOMA SANO
Come distinguere un microbioma alterato? Un intestino che contiene una particolare specie microbica è malato? Secondo quali parametri?
Definire che cosa sia “sano” o “normale” per un microbiota umano è importante e può variare enormemente a seconda del paese o regione, comunità, città, età del soggetto, condizioni economiche, tendenze gregarie o solitarie.
È un’ulteriore sfida che occorre accettare per realizzare il sogno di medicinali personalizzati per tutti.
- Tre curiosità sui nostri microbi...
1) NON SONO SEMPRE CATTIVI
I microbi sono gli organismi terrestri più longevi; ogni altro essere vivente sul nostro Pianeta convive con essi.
Anche se spesso pensiamo a batteri, funghi e virus come agenti patogeni, in realtà sono più spesso benigni che maligni.
Anzi, senza di essi non saremmo la specie, né gli individui, che siamo oggi.
2) IL NOSTRO ESERCITO INVISIBILE
I microbi “lavorano” in segreto, modificando il nostro umore e i nostri comportamenti, e spesso provvedendo a smaltire i nostri corpi dopo la morte.
Nei nostri confronti, sono al tempo stesso servi e padroni, burattini e burattinai, a seconda del punto di vista che adottiamo.
3) UN COCKTAIL ESCLUSIVO
Sono le nostre mamme a dotarci del primo microbioma durante il parto vaginale e a regolarlo poi grazie agli anticorpi forniti durante l’allattamento al seno.
Il resto è determinato dalle nostre caratteristiche genetiche, dalle persone con le quali viviamo, dal cibo che mangiamo e dai farmaci che assumiamo.





